Боль и скованность в коленях при подъёме по лестнице, ноющая боль в тазобедренном суставе после прогулки или характерные узелки на пальцах — всё это может быть признаками самого распространённого заболевания суставов в мире — остеоартроза (ОА), который чаще называют просто артрозом. Это хроническое, прогрессирующее заболевание, при котором постепенно разрушается суставной хрящ — естественный «амортизатор» нашего тела. Понимание природы болезни, её первых симптомов и современных возможностей лечения — ключ к тому, чтобы сохранить подвижность и качество жизни на долгие годы.
Остеоартроз

Что такое остеоартроз и чем он отличается от артрита?
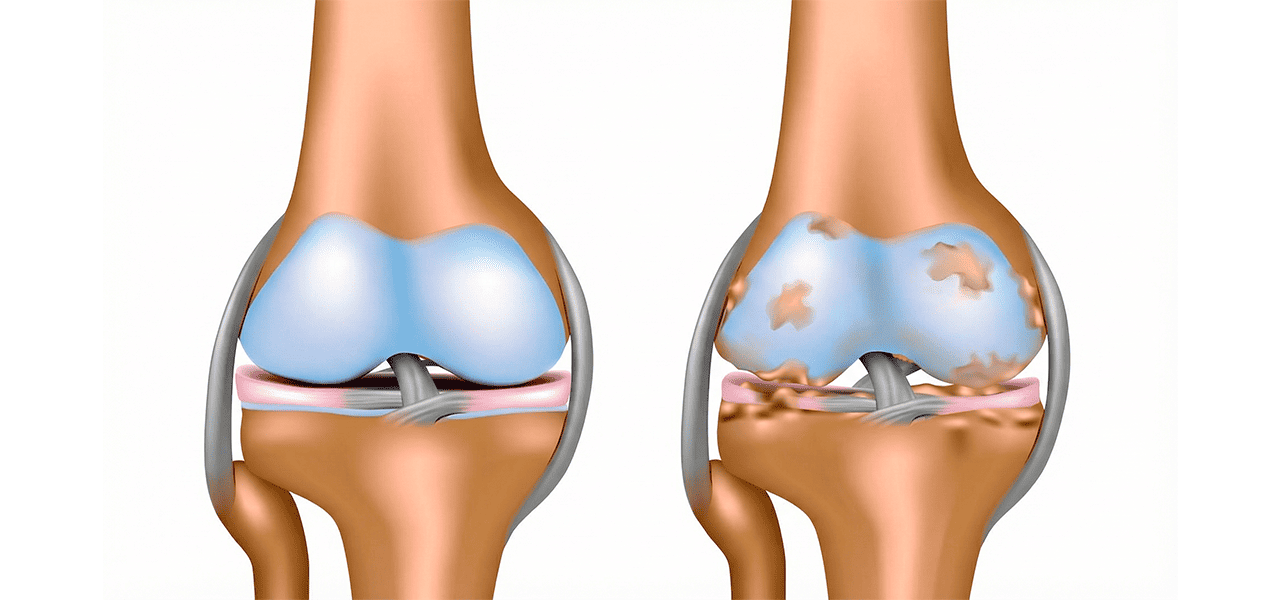
Чтобы понять суть остеоартроза, представьте себе автомобильный амортизатор. Со временем он изнашивается, теряет эластичность и перестаёт гасить удары. Примерно то же происходит с суставным хрящом при ОА. Это дегенеративно-дистрофическое заболевание, то есть болезнь «изнашивания» и нарушения питания тканей.
Здоровый хрящ гладкий и упругий, он обеспечивает лёгкое скольжение костей друг относительно друга и распределяет нагрузку. При остеоартрозе хрящ становится сухим, шероховатым, истончается и в итоге может полностью исчезнуть, обнажая кость. Организм пытается «чинить» сустав, наращивая костную ткань по краям, что приводит к образованию шипов — остеофитов, которые деформируют сустав и ограничивают движение.
Важное различие: часто путают термины «артрит» и «артроз».
- Артрит — это воспаление сустава, которое может быть вызвано инфекцией, аутоиммунным процессом (например, при ревматоидном артрите) или нарушением обмена веществ (подагра).
- Остеоартроз (артроз) — это прежде всего механическое разрушение и изнашивание хряща. Воспаление (синовит) при ОА бывает, но оно вторично и возникает как реакция на разрушение.
Остеоартроз — ведущая причина хронической боли и инвалидности у людей старше 45 лет, но он может начинаться и в более молодом возрасте, особенно после травм.
Почему суставы начинают «изнашиваться»?
Остеоартроз — это результат сложного взаимодействия многих факторов. Условно их можно разделить на те, на которые мы повлиять не можем, и те, что находятся под нашим контролем.
Немодифицируемые факторы (на которые нельзя повлиять)
- Возраст. Главный фактор риска. С годами способность хряща к самовосстановлению снижается.
- Женский пол. Женщины, особенно после наступления менопаузы, болеют остеоартрозом чаще мужчин.
- Наследственность. Склонность к развитию ОА, особенно суставов кистей и коленей, может передаваться по наследству.
- Врождённые аномалии. Дисплазия (неправильное развитие) тазобедренных суставов, гипермобильность, искривление осанки создают неравномерную нагрузку на хрящ.
Модифицируемые факторы (на которые МОЖНО повлиять)
- Избыточный вес и ожирение. Это ключевой управляемый фактор для развития и прогрессирования артроза коленных и тазобедренных суставов. Каждый лишний килограмм создаёт дополнительную нагрузку на суставы ног.
- Травмы и операции. Перенесённые переломы, разрывы связок (например, передней крестообразной связки колена) или менисков значительно повышают риск развития посттравматического артроза даже в молодом возрасте.
- Профессиональные и спортивные нагрузки. Работа, связанная с длительным стоянием на ногах, поднятием тяжестей, вибрацией, а также профессиональный спорт с высокими ударными нагрузками (тяжёлая атлетика, футбол) ускоряют износ суставов.
- Слабость мышц. Мышцы — это естественный корсет для сустава. Слабые мышцы бедра (особенно четырёхглавая) плохо стабилизируют коленный сустав, что ведёт к перегрузке хряща.
- Нарушения обмена веществ. Сахарный диабет, подагра, заболевания щитовидной железы ухудшают питание хрящевой ткани.
Симптомы остеоартроза: как распознать болезнь?
Симптомы развиваются постепенно, часто начинаясь с одного сустава. Важно обратить внимание на следующие признаки:
- Боль («механическая»). Это главный симптом. Боль:
- Возникает и усиливается при нагрузке на сустав (ходьба, бег, подъём по лестнице).
- Стихает в покое и ночью (на ранних стадиях).
- На поздних стадиях боль может стать постоянной, беспокоить по ночам.
- Скованность. Ощущение тугоподвижности, особенно после периода неподвижности (утром после сна или после долгого сидения) — так называемая «стартовая» скованность. В отличие от ревматоидного артрита, при ОА она обычно длится не более 15-30 минут.
- Ограничение подвижности. Становится трудно полностью согнуть или разогнуть сустав, отвести ногу в сторону.
- Хруст (крепитация). Грубый, сухой хруст или поскрипывание в суставе при движении, вызванное трением повреждённых суставных поверхностей.
- Деформация сустава. Изменение формы сустава за счёт костных разрастаний (остеофитов) и воспаления. На поздних стадиях может развиваться нестабильность, «подкашивание» ноги.
- Периодические «обострения». Эпизоды реактивного синовита (воспаления синовиальной оболочки), когда сустав отекает, становится горячим на ощупь, а боль резко усиливается.
Какие суставы поражаются чаще всего?
Остеоартроз коленного сустава (гонартроз)
Самый частый вид. Боль локализуется в передней и внутренней части колена, резко усиливается при спуске с лестницы, вставании со стула, приседаниях. Часто сопровождается хрустом и ощущением «трения» в колене.
Остеоартроз тазобедренного сустава (коксартроз)
Одна из самых тяжёлых форм. Боль возникает в паховой области, может отдавать в ягодицу, по передней и внутренней поверхности бедра и даже в колено, что часто сбивает с толку пациента. Характерна хромота, укорочение ноги на поздних стадиях.
Остеоартроз суставов кистей (узловатый артроз)
Часто наследственный, особенно у женщин. Проявляется образованием плотных, малоболезненных узелков на тыльной поверхности дистальных (узелки Гебердена) и проксимальных (узелки Бушара) межфаланговых суставов пальцев. Может быть боль, скованность, тугоподвижность.
Остеоартроз позвоночника (спондилоартроз)
Поражение мелких межпозвонковых (фасеточных) суставов. Проявляется болью в спине или шее, которая усиливается при движении, наклонах, длительном стоянии или сидении. Может сочетаться с остеохондрозом.
Остеоартроз голеностопного сустава и стопы
Чаще развивается после перенесённых травм (переломов, повторяющихся растяжений). Боль возникает при ходьбе, особенно по неровной поверхности.
Как врач ставит диагноз?
Диагностика остеоартроза начинается с беседы с врачом и осмотра. Специалист (ортопед или ревматолог) подробно расспросит о характере боли, её связи с нагрузкой, уточнит наличие факторов риска. При осмотре оценит походку, объём движений в суставе, наличие отёка, болезненности при ощупывании, стабильность.
Для подтверждения диагноза и определения стадии процесса используются инструментальные методы:
Рентгенография — основной метод
На снимке врач видит прямые признаки ОА:
- Сужение суставной щели (истончение хряща).
- Остеофиты (костные шипы по краям сустава).
- Субхондральный остеосклероз (уплотнение костной ткани под хрящом).
- Субхондральные кисты (полости в кости).
На основе рентгена определяется стадия по Келлгрен-Лоуренс (от 0 — норма, до IV — тяжёлые изменения).
УЗИ суставов
Позволяет оценить состояние мягких тканей, которые не видны на рентгене: толщину и воспаление синовиальной оболочки, наличие избыточной жидкости (выпота) в суставе, состояние сухожилий и менисков (в колене).
Магнитно-резонансная томография (МРТ)
Назначается не рутинно, а в сложных случаях: когда симптомы выражены, а на рентгене изменений мало, или для детальной оценки повреждений менисков, связок, костного мозга (отёк костного мозга — ранний признак).Лабораторные анализы
Общий и биохимический анализ крови, ревмопробы (С-реактивный белок, ревматоидный фактор) нужны в основном для исключения других заболеваний (ревматоидного артрита, подагры). При первичном остеоартрозе эти показатели обычно в норме.



Мнение эксперта
Ко мне приходят пациенты, убеждённые, что боль в суставах — это неизбежная плата за возраст. Но остеоартроз не наказание, а болезнь, которую можно контролировать. Хрящ истончается не потому, что «пришло время», а из-за нарушения обменных процессов, перегрузок, травм. Современная медицина умеет замедлять разрушение: внутрисуставные инъекции, правильно подобранная нагрузка, физиотерапия. Не нужно терпеть боль и ждать, когда сустав полностью разрушится. Помочь можно на любой стадии, просто методы будут разными.
Современные методы лечения остеоартроза
Важно понять: на сегодняшний день остеоартроз — хроническое неизлечимое заболевание. Однако это не приговор. Современная медицина располагает большим арсеналом средств, чтобы:
- Уменьшить или полностью снять боль.
- Восстановить подвижность сустава.
- Замедлить прогрессирование болезни.
- Повысить качество жизни.
Лечение всегда комплексное и подбирается индивидуально, в зависимости от стадии, локализации и общего состояния пациента.
Немедикаментозное лечение — основа терапии на любой стадии
- Образовательные программы. Понимание болезни, её причин и правил жизни с ней — первый шаг к успеху.
- Снижение веса. Даже уменьшение массы тела на 5-10% значительно снижает нагрузку на суставы ног и уменьшает боль.
- Лечебная физкультура (ЛФК) и кинезиотерапия. Правильно подобранные упражнения укрепляют мышцы вокруг сустава, улучшают его стабильность и кровообращение. Это самый эффективный немедикаментозный метод борьбы с болью.
- Физиотерапия. Лазеротерапия, магнитотерапия, ультразвук, электромиостимуляция помогают уменьшить боль, воспаление и улучшить микроциркуляцию.
- Ортопедические средства. Использование трости (в руке, противоположной больному суставу), разгрузочных ортезов (наколенников), индивидуальных стелек позволяет правильно распределить нагрузку.
Медикаментозное лечение для снятия симптомов
- Парацетамол. Может использоваться как препарат первой линии при слабой и умеренной боли.
- Нестероидные противовоспалительные препараты (НПВП). Ибупрофен, диклофенак, нимесулид и др. Применяются при сильной боли и признаках воспаления. Предпочтение отдаётся местным формам (гели, кремы) как более безопасным. Таблетки назначают короткими курсами из-за риска побочных эффектов на желудок и сердце.
- Внутрисуставные инъекции.
- Кортикостероиды (Дипроспан, Кеналог). Мощное противовоспалительное средство. Применяются для быстрого купирования болезненного обострения с синовитом. Эффект быстрый, но временный (несколько недель). Частые инъекции не рекомендуются.
- Препараты гиалуроновой кислоты («протезы синовиальной жидкости»). Вводятся курсом 3-5 инъекций. Улучшают вязкоэластичные свойства внутрисуставной жидкости, питают хрящ, уменьшают трение и боль. Эффект развивается постепенно и длится 6-12 месяцев.
- PRP-терапия (плазмолифтинг). Инъекции собственной плазмы пациента, обогащённой тромбоцитами — факторами роста. Стимулирует естественные процессы восстановления в суставе. Особенно эффективна на ранних и средних стадиях.
Хирургическое лечение
- Артроскопия. Малоинвазивная операция через небольшие проколы. Позволяет удалить повреждённые, нежизнеспособные фрагменты хряща и менисков, промыть сустав (лаваж). Эффективность при изолированном артрозе без деформации сегодня оспаривается.
- Остеотомия. Операция по пересечению кости и изменению её оси. Позволяет перераспределить нагрузку с разрушенной части сустава на здоровую. Применяется у относительно молодых пациентов с начальной деформацией.
- Эндопротезирование сустава (артропластика). «Золотой стандарт» лечения тяжёлого остеоартроза (III-IV стадия), когда консервативные методы исчерпаны. Разрушенный сустав заменяется на искусственный эндопротез из биосовместимых материалов (металл, керамика, специальный пластик). Операция радикально избавляет от боли и возвращает подвижность. Современные эндопротезы служат 20-25 лет и более.
Помогают ли хондропротекторы при артрозе?
Хондропротекторы (глюкозамин, хондроитин сульфат) — это препараты, содержащие компоненты, из которых строится хрящевая ткань. Их роль в лечении ОА — предмет активных дискуссий.
Что важно знать:
- Это не обезболивающие. Их эффект, если он есть, развивается медленно (курс приёма обычно 3-6 месяцев).
- Согласно некоторым исследованиям и клиническим рекомендациям, они могут обладать слабым симптом-модифицирующим действием (незначительно уменьшать боль) и потенциально замедлять прогрессирование болезни.
- Они не являются «панацеей» и не способны восстановить полностью разрушенный хрящ.
- Применять их стоит только по назначению врача в составе комплексной терапии на ранних стадиях заболевания. Эффективность БАДов (биологически активных добавок) с этими компонентами, как правило, ниже, чем у лекарственных препаратов.
Что можно сделать самому? Профилактика и образ жизни при остеоартрозе
Многое в лечении остеоартроза зависит не только от врача, но и от самого пациента. Грамотно организованный быт и привычки способны значительно замедлить развитие болезни и улучшить самочувствие.
- Контроль веса — главный помощник. Каждый лишний килограмм увеличивает нагрузку на колени в несколько раз. Снижение веса даже на 5 килограммов даёт суставам заметное облегчение, замедляет износ хряща и уменьшает боль.
- Движение без вреда. Полный покой суставу вреден — он приводит к мышечной слабости и скованности. Идеальный выбор: плавание, аквааэробика, скандинавская ходьба, велосипед. Эти виды активности укрепляют мышцы, но не травмируют сустав ударной нагрузкой.
- Правильная обувь. Откажитесь от тесной обуви на плоской подошве и высоких каблуков. Оптимальный вариант — устойчивая обувь с амортизирующей подошвой и небольшим каблуком. При плоскостопии обязательны индивидуальные ортопедические стельки.
- Питание для хряща. В рацион включают продукты, богатые коллагеном: холодец, заливное, крепкие бульоны. Полезны жирная рыба (источник омега-3), оливковое масло, орехи, овощи и фрукты. Ограничивают сахар, фастфуд, трансжиры.
- Режим труда и отдыха. При сидячей работе каждый час делают перерыв: встают, ходят, разминают ноги. При стоячей работе периодически садятся, давая суставам отдых. Важно не терпеть боль, а вовремя менять положение.
- Защита суставов. Избегают длительного пребывания на корточках, коленях. При работе на огороде используют наколенники. При ходьбе с болью применяют трость — она забирает до 40% нагрузки с больного сустава.
- Тепло или холод? При обострении и отёке помогают холодные компрессы. Вне обострения, при хронической боли и скованности — тепло: тёплые ванны, парафин, сауна без фанатизма.
- Регулярность — главный секрет. Ни одно средство не сработает, если применять его от случая к случаю. Только ежедневная работа над собой, дисциплина и терпение дают устойчивый результат и позволяют жить полноценно, несмотря на диагноз.
Вопрос-ответ

Источники
- Котельников Г.П., Ларцев Ю.В. «Остеоартроз: руководство» (ГЭОТАР-Медиа, 2009, серия «Библиотека врача-специалиста», ISBN 978-5-9704-1108-7)
- Каратеев Д.Е., Лучихина Е.Л., Лучихина Л.В. «Остеоартрит. Руководство для врачей» (2025)
- Зоря В.И. и др. «Деформирующий артроз коленного сустава» (ЛитТерра, 2010, ISBN 978-5-904090-76-0)
- Кругляк Л.Г., Филатова Ю.С. «Остеоартроз. Практические рекомендации на каждый день» (2024, 512 с., ISBN 978-5-4226-0447-0)
- Атаджанян Р.С. «Остеоартроз коленного сустава: Авторское практическое руководство по сохранению колена» (2024)
- Евдокименко П.В. «Артроз. Избавляемся от болей в суставах» (ISBN 978-5-94666-631-2)

















